Artículo original
Anestesia peridural continua con bomba de infusión elastomérica en mamoplastia de aumento
Continuous epidural anesthesia with elastomeric infusion pump in augmentation mammoplasty
Andrés
Felipe González Pérez1*
Idoris Cordero Escobar1
http://orcid.org/0000-0001-9877-3113
Miguel Pino O´Connor1
Isabel Mora Díaz1
1 Hospital Clínico Quirúrgico "Hermanos Ameijeiras". La Habana, Cuba.
* Autor para la correspondencia: anfegope09@gmail.com
RESUMEN
Introducción:
La anestesia y analgesia peridural continua, además de proporcionar un
adecuado control del dolor posoperatorio, aportan beneficios como la disminución
del riesgo de trombosis y de sangrado intraoperatorio.
Objetivo:
Describir el comportamiento y los resultados de la aplicación de la anestesia
peridural continua mediante bomba de infusión elastomérica en pacientes
intervenidas de mamoplastia de aumento.
Métodos:
Se realizó un estudio observacional, descriptivo, prospectivo, longitudinal
en el Hospital Clínico Quirúrgico "Hermanos Ameijeiras", entre febrero
2014 y febrero 2016.
Resultados:
72,8 fueron las pacientes entre 20 y 29 años, 57,6 % era ASA I y 78,3 %
normopeso. El 50 % fueron operadas por hipoplasia mamaria. La frecuencia cardiaca,
la tensión arterial sistólica y diastólica disminuyeron a los
5 min después de aplicarse la técnica. La media del dolor fue menor
de 3 en todos los momentos evaluados. Las complicaciones inmediatas fueron escasas
y leves. El 85,9 % calificó la técnica como buena.
Conclusiones:
El comportamiento y los resultados de la aplicación de la anestesia peridural
continua mediante bomba de infusión elastomérica en la mamoplastia
de aumento fue estable y segura. Existieron diferencias significativas en el
comportamiento de las variables hemodinámicas intraoperatorias y de la
intensidad de dolor, la cual fue leve en todas sus mediciones. Las complicaciones
mediatas fueron escasas y no complejas. Más de las tres cuartas partes
de las pacientes evaluaron de acuerdo al grado de satisfacción de buena
la efectividad de la técnica anestésica para este tipo de procedimiento
quirúrgico.
Palabras clave: Anestesia peridural continua; mamoplastias; complicaciones.
ABSTRACT
Introduction:
Continuous epidural anesthesia and analgesia, in addition to providing adequate
control of postoperative pain, provide benefits such as decreased risk of thrombosis
and intraoperative bleeding.
Objective: To describe the behavior and results of the application of
continuous epidural anesthesia by means of an elastomeric infusion pump in patients
undergoing augmentation mammoplasty.
Methods: An observational, descriptive, prospective, longitudinal study
was conducted at Hermanos Ameijeiras Clinical Surgical Hospital, between February
2014 and February 2016.
Results: 72.8 % were patients 20-29 years old, 57.6 % were ASA I, and
78.3 % had normal weight. 50 % were operated for mammary hypoplasia. Heart rate,
as well as systolic and diastolic blood pressure decreased 5 minutes after the
technique was applied. The average pain was less than 3 in all the moments evaluated.
The immediate complications were minimal and mild. 85.9 % described the technique
as good.
Conclusions: The behavior and results of the application of continuous
epidural anesthesia using an elastomeric infusion pump in the augmentation mammoplasty
was stable and safe. There were significant differences in the behavior of intraoperative
hemodynamic variables and pain intensity, which was slight in all its measurements.
The mediate complications were scarce and not complex. More than three quarters
of the patients evaluated, based on the degree of satisfaction, the effectiveness
of the anesthetic technique as good for this type of surgical procedure.
Keywords:
continuous epidural anesthesia; mammoplasties; complications.
Recibido: 25/04/2018
Aprobado: 20/05/2018
INTRODUCCIÓN
La glándula mamaria es una parte importante de la morfología femenina y su desarrollo constituye una de las características más destacadas de las diferencias sexuales. A través de la historia, es motivo de atracción que en forma reiterada aparece en los testimonios del arte como un elemento cargado de significado religioso, antropológico, cultural o estético.(1)
Los procedimientos estéticos de las mamas, tanto para su reducción como para el aumento, no tienen solo el objetivo de lograr un mayor embellecimiento de la mujer, sino que responden a un concepto muy ligado a los de salud-enfermedad, pues aquellas pacientes que no estén satisfechas con el tamaño de sus senos pueden llegar a sufrir trastornos serios en la esfera psicológica, sexual y social.(2)
El aumento de volumen de la mama se logra mediante el implante de una prótesis por detrás de la glándula mamaria de la paciente (salvo en los casos de reconstrucción). Como en otros procedimientos quirúrgicos estéticos, la mejoría podrá ser muy importante, pero no siempre cumple con la expectativa de lo que la paciente considera como el "ideal" de perfección estética ni tampoco ocasionará que otras personas piensen diferente.(3-5)
En la actualidad, al tiempo que los implantes mejoran su calidad y características, se están desarrollando nuevas técnicas quirúrgicas para minimizar las complicaciones.(6-10)
El procedimiento quirúrgico estético de mama se realiza generalmente bajo anestesia general, con las bondades que incluye el uso de fármacos que permiten un rápido despertar y cambios en la profundidad anestésica; sin embargo, presenta el inconveniente del dolor posquirúrgico inmediato, sobre todo, en los procedimientos que incluyen la mastoplastia retropectoral.(8-12)
Teniendo en cuenta la cada vez mayor demanda de procedimientos quirúrgico de cirugía plástica, así como el auge y resurgimiento de la anestesia neuroaxial en la práctica anestésica, en algunos centros especializados se utiliza la anestesia peridural torácica continua, mediante la introducción de un catéter en el espacio peridural para realizar las mastoplastias reductoras o de aumento.(1,3,5,13-23)
Constituye objetivo de este artículo describir el comportamiento y los resultados de la aplicación de la anestesia peridural continua mediante bomba de infusión elastomérica en pacientes intervenidas de mamoplastia de aumento.
MÉTODOS
Se realizó un estudio observacional descriptivo prospectivo longitudinal, con el objetivo de describir el comportamiento y los resultados de la aplicación de la anestesia peridural continua mediante bomba de infusión elastomérica en pacientes intervenidas de mamoplastia de aumento, en el Hospital Clínico Quirúrgico "Hermanos Ameijeiras" en el periodo de febrero de 2014 a febrero de 2016.
El universo quedó constituido por todas las pacientes intervenidas de mamoplastia de aumento en el Hospital Clínico Quirúrgico "Hermanos Ameijeiras".
En los criterios de inclusión se tuvieron en cuenta las pacientes entre 20 y 49 años, ASA I-II, intervenidas de forma electiva y que acepten voluntariamente el consentimiento informado firmado. Mientras que en los de exclusión estuvieron las pacientes intervenidas bajo anestesia general, con coagulopatía congénita o adquirida y antiagregación plaquetaria, alergia conocida a los anestésicos locales.
Los criterios de salida estuvieron en función de la falla de la técnica anestésica, bloqueo incompleto (hemibloqueo, bloqueo en tablero de ajedrez) y complicaciones intraoperatorias que requirieran la conversión a anestesia general.
La muestra quedó conformada por 92 pacientes intervenidas de mamoplastia de aumento con técnica peridural torácica continua mediante bomba de infusión elastomérica, en el Hospital Clínico Quirúrgico "Hermanos Ameijeiras" en el periodo de febrero de 2014 a febrero de 2016.
En términos generales, la técnica no difiere de la descrita para el bloqueo epidural lumbar, excepto en que se encuentra menor resistencia al avance de la aguja hasta el ligamento amarillo, que a su vez ofrece menor resistencia que en el espacio lumbar. Para la localización del espacio epidural puede utilizarse indistintamente la técnica con jeringa de pérdida de resistencia o la técnica de "gota colgante". Esta última parece especialmente útil en el caso de punciones dorsales altas (D1 a D4), ya que proporciona un mayor control en el avance de la aguja al utilizar las dos manos y, a este nivel, la mayor presión negativa del espacio epidural otorga mayor fiabilidad a la técnica.
Las pacientes incluidas en la investigación fueron chequeadas previamente, se les realizó una adecuada evaluación preoperatoria en la cual constó una anamnesis, examen físico y chequeo de exámenes paraclínicos para determinar su estado funcional y clasificarlas según la escala de ASA.
El día del proceder quirúrgico fueron trasladadas a la sala de preoperatorio y se procedió al chequeo y registro de los signos vitales: presión arterial sistólica, diastólica y media, frecuencia cardiaca y respiratoria. Seguidamente se canalizó una vena periférica con cánula intravenosa 14 o 16 G en el brazo izquierdo y se administró hidratación preoperatoria con solución salina al 0,9 % a razón de 10 mL/kg de peso. Posteriormente se procedió a administrar la medicación preanestésica con midazolam a razón de 0,04 mg/Kg, ondasetrón 4 mg, y la profilaxis antimicrobiana indicada, todos por vía endovenosa lenta y diluidos. Luego fueron trasladadas al quirófano donde sobre la mesa quirúrgica se procedió a la colocación de los dispositivos de vigilancia y monitorización. Se realizó monitoreo básico a las pacientes, que incluyó frecuencia cardiaca (FC), saturación de oxígeno de la hemoglobina (SpO2), tensión arterial no invasiva (TANI) y electrocardiografía (EKG), para lo cual se utilizó un monitor Nihon Kodhen modelo BSM 2303K.
A todas las pacientes se les realizó el bloqueo epidural en posición sentada, con el mentón tocando el pecho con las manos sobre las piernas, con una ligera flexión del tronco, y con un ayudante por delante, posteriormente se realizó la asepsia y antisepsia con lavado con agua y jabón, después de desinfección con yodo povidona y alcohol al 76 %, terminado esto se procedió a identificar el espacio intervertebral T4 mediante la línea que une ambas espinas de las escápulas y se infiltraron 2 mL de lidocaína al 1 % por vía subcutánea, con una aguja calibre 20 G de 50 mm de longitud, formando un habón en el sitio de punción, seguido de infiltración en los ligamentos supra e interespinoso. Logrado el bloqueo se introdujo por vía media un trocar de Tuohy punta de Huber calibre # 18 de 100 mm de longitud hasta el ligamento interespinoso, lo que fue constatado por la firmeza del trocar, se retiró el mandril y se procedió a avanzar el trocar hasta localizar el espacio peridural por la técnica de la pérdida de la resistencia con agua/aire. Cuando se localizó el espacio epidural se introdujo un catéter epidural No. 18, y se dejó 3 cm en dicho espacio, se administró la dosis de prueba compuesta por 3 mL de lidocaína al 2 % con epinefrina 1:200.000 para descartar inyección intravascular o subaracnoidea.
Se colocó a la paciente en decúbito supino y se procedió a administrar la dosis de anestésico local (8 mL de bupivacaína al 0,5 % más fentanyl 100 µg) a través del catéter peridural, con el objetivo de bloquear las metámeras de T2 a T8.
La inyección de la dosis se realizó a una velocidad de 1 mL/seg. De no haber alcanzado los dermatomas necesarios tras el periodo de latencia se administró una nueva dosis equivalente al 25 % de la dosis inicial.
Tras el periodo de latencia 5 a 10 min, se exploró el nivel anestésico alcanzado, primero explorando la sensación térmica, y luego dolorosa. Se inició una infusión de mantenimiento de bupivacaína al 0,125 % más fentanyl 2 µg/mL a razón de 5 mL/h, a través de una bomba de infusión elastomérica de Baxter, modelo 2C1811K.
Se utilizó la efedrina a dosis inicial de 5 mg y de ser necesario repetir la dosis se elevó a 10 mg EV cuando apareció hipotensión arterial importante (TAS < 90 mmHg). En caso de bradicardia (FC < 50 lat/min) se administró un bolo de 1 mg EV de atropina.
Una vez terminado el acto quirúrgico las pacientes fueron trasladadas a la sala de cuidados posanestésicos donde continuaron con la infusión analgésica para el control del dolor posoperatorio durante 24 h.
Durante el intraoperatorio se midieron las variables FC, TAS y TAD basales cada 5 min hasta los 15 min, y a partir de este momento cada 15 min hasta el final del procedimiento quirúrgico.
La presencia y el tipo de complicaciones fueron evaluadas hasta el alta de la paciente del hospital (24 h), excepto la cefalea pospunción dural (CPPD) que fue informada por el cirujano y comprobada por el anestesiólogo.
Para evaluar la intensidad del dolor posoperatorio se utilizó la Escala Numérica Verbal (ENV), la cual les fue explicada a los pacientes en la consulta pre-anestésica y donde el 0 significó ausencia de dolor y 10 el máximo dolor imaginable por el paciente. Se midió al llegar a la sala de recuperación, a las 3, 6 y 12 h y al alta de las pacientes.
La calidad de la anestesia se evaluó mediante la presencia de complicaciones y dolor posoperatorio de moderado a severo, y se clasificó en: buena, cuando la paciente no presentó complicaciones ni dolor posoperatorio de moderado a severo; regular, cuando la paciente presentó complicaciones o dolor posoperatorio de moderado a severo y mala, cuando la paciente presentó complicaciones y dolor posoperatorio de moderado a severo.
No se efectuaron análisis estadísticos intermedios, solamente el correspondiente al final del tratamiento. Para resumir la información de la muestra en estudio se utilizaron estadígrafos descriptivos como la media aritmética y la desviación estándar para todas las variables cuantitativas continuas y discretas que se analizaron.
Para todas las variables cualitativas se calcularon los porcentajes de cada grupo y se realizaron gráficos de pastel y de barras múltiples o compuestas.
Se estimaron las proporciones de respuestas al final del tratamiento y se compararon mediante la prueba de Ji cuadrado para evaluar la diferencia significativa entre las variables cualitativas y la prueba estadística t de Student para evaluar diferencias significativas en las variables cuantitativas. El nivel de significación que se utilizó fue del 5 % (α= 0,05).
RESULTADOS
Con relación a las variables sociodemográficas de las pacientes estudiadas, 72,8 % (n= 67) tenían entre 20 y 29 años, 20,7 % (n= 19) entre 30 y 39 años y 6,5 % (n= 6) entre 40 y 49 años, para una media de 26,11 (de 8,60) años y un rango entre 21 y 43 años. Según el estado físico de la ASA, 53 casos eran ASA I (57,6 %) y 39 (42,4 %) ASA II. La valoración nutricional mostró que 72 (78,3 %) mujeres estaban normopeso y 20 (21,7 %) sobrepeso, con una media de 23,46 (de 6,7) Kg/m2, según el IMC con un rango entre 21,4 y 28,9 Kg/m2.
El diagnóstico quirúrgico fue anisomastia en 32 pacientes, lo que representó 34,8 %, hipoplasia mamaria en 46 para 50 % y ptosis mamaria en las 14 restantes (15,2 %).
El mayor valor del promedio de la frecuencia cardiaca se registró antes de aplicar la técnica anestésica (88,89 ± 7,26 lat/min) y se observó una caída de este parámetro a los 5 min de realizado el proceder (74,61 ± 8,32 lat/min). A partir de ese momento los valores promedios de la frecuencia cardiaca se mantuvieron relativamente estables en el resto del intraoperatorio. Existieron diferencias significativas entre todos los valores de frecuencia cardiaca (p< 0,05).
El mayor valor del promedio de la tensión arterial sistólica se registró antes de aplicar la técnica anestésica (130,39 ± 13,64 mmHg) y se observó una caída de este parámetro a los 5 min de realizado el proceder (117,87 ± 12,54 mmHg). Luego los valores promedios de la tensión arterial sistólica se mantuvieron relativamente estables en el resto del intraoperatorio. Existieron diferencias significativas entre todos los valores de tensión arterial sistólica (p< 0,05).
El mayor valor del promedio de la tensión arterial diastólica se registró antes de aplicar la técnica anestésica (80,50 ± 7,00 mmHg) y se observó una caída de este parámetro a los 5 min de realizado el proceder (71,86 ± 8,05 mmHg). Luego los valores promedios de la tensión arterial diastólica se mantuvieron relativamente estables en el resto del intraoperatorio. Existieron diferencias significativas entre todos los valores de tensión arterial diastólica (p< 0,05).
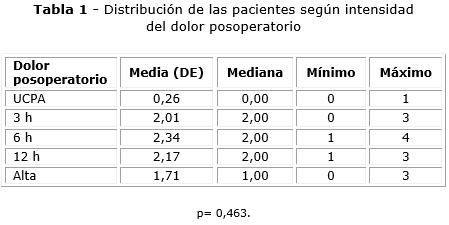
La intensidad de dolor tuvo una puntuación media según la escala numérica verbal (ENV) de 0,26 puntos al llegar las pacientes a la unidad de cuidados posanestésicos (UCPA), de 2,01 puntos a las 3 h, 2,34 puntos a las 6 h, 2,17 puntos a las 12 h y 1,71 puntos al alta (Tabla 1).
Se presentaron un total de 39 complicaciones inmediatas, de ellas 12 (13 %) fueron hipotensión, 4 (4,3 %) hipertensión y náuseas, respectivamente, 9 (9,8 %) bradicardia, 3 (3,3 %) taquicardia, 6 (6,5 %) temblores y 1 (1 %) vómitos (Tabla 2).
En la Tabla 3 se presentan un total de seis complicaciones mediatas. Estas fueron cinco (5,4 %) dolores de espalda y una (1 %) CPPD.
Un total de 79 pacientes, lo que representó 85,9 % evaluaron la anestesia de buena, las restantes 13 (14,1 %) la catalogaron de regular. Cabe destacar que en ningún caso la calidad de la anestesia fue mala (Tabla 4).
DISCUSIÓN
Actualmente, los procedimientos quirúrgicos estéticos de mama están ampliamente aceptados por la población general, situación que requiere actualizarse y traer cambios en la conducción anestésica en estas pacientes,(24-30) aunque la evidencia publicada en la literatura no ha definido el impacto en la morbimortalidad comparada con otras técnicas, el costo económico, la calidad analgésica y la satisfacción de los pacientes.(31-35) La anestesia epidural torácica es considerada una excelente alternativa y contribuye a proveer una adecuada calidad asistencial.(31-35)
En las variables sociodemográficas de la muestra estudiada, prevaleció el grupo de edad entre 20 y 29 años con una media de 26,11 años (de 8,60) y un rango entre 21 y 43 años. Esto pudiera explicarse porque son las edades que se corresponden, en muchas de ellas, con el consiguiente aumento de su preocupación por el cuidado de su apariencia física, motivos por los que acceden a intervenciones quirúrgicas estética de todo tipo. Más de la mitad de las pacientes fueron ASA I. En cuanto a la valoración nutricional, predominaron mujeres normopeso, que son las pacientes que mayormente se realizan este proceder.
Parets Correa y González Calcines,(27) Colque yEisemann,(28) Sperhacke y otros,(29) Maxwell y Gabriel(30) y otros(32-40) mostraron resultados semejantes a los de esta serie en cuanto a edad, peso, estado físico se refiere.
La anestesia peridural torácica se ha utilizado como técnica anestésica en cirugía estética tanto de aumento como de reducción de mama, por lo que en la literatura los diferentes estudios cambian en relación a esta variable.(31-36) En esta investigación, el diagnóstico quirúrgico más frecuente fue la hipoplasia de mama con 50 % de los casos.
El descenso de la frecuencia cardiaca fue el esperado y constituye un efecto cardiovascular fisiológico. Normalmente, durante el bloqueo del neuroeje, la frecuencia cardiaca puede disminuir en cualquier momento de la anestesia epidural torácica, sus mecanismos son multicausales y varios sus factores predisponentes; no obstante, lo más frecuente es que este descenso ocurra como consecuencia de la inhibición de las fibras cardioaceleradoras que nacen de T1 a T4. Barash(31) planteó que la frecuencia cardiaca sufre un descenso significativo del 10 al 15 % de los pacientes tratados con bloqueo neuroaxial.
Diversos autores(39,40) describieron descensos de la presión arterial mientras que otros(41-43) no informaron diferencias significativas. La cuestión clínica es qué nivel de disminución de la presión arterial se acepta después del bloqueo.
Ochoa Pell,(26) Sperhacke y otros,(28) Álvarez Corredor,(36) Abusabaa y otros,(38) y Gultekin y otros(39) utilizaron la anestesia epidural torácica en un grupo de pacientes intervenidas de mamoplastia sola o asociadas a otros procedimiento quirúrgicos, en las que el comportamiento de las variables hemodinámicas mostró que los valores de frecuencia cardiaca y de tensión arterial (sistólica, diastólica y media) se mantuvieron, descendieron durante la primera hora y los primeros 15 min después de la instauración del bloqueo respectivamente para mostrar una adecuada estabilidad a partir de ese momento hasta el final de la intervención, resultados que se comportaron de manera análoga a los de este estudio.
La anestesia epidural torácica proporciona una analgesia posoperatoria superior en procedimientos quirúrgicos torácicos o abdominales cuando se compara con los opioides parenterales.(40-48) Block y otros(42) realizaron un meta-análisis que incluyó 100 artículos controlados y aleatorizados que midieron la eficacia de la analgesia epidural comparada con la analgesia con opioides parenterales (OP). Los autores encontraron que los pacientes en los que se administró anestesia epidural tenían en forma significativa un mejor control del dolor posoperatorio en los distintos grupos estudiados independientemente del sitio quirúrgico, del lugar de cateterización epidural y de la solución utilizada (anestésicos locales con o sin opioides, u opioides solos).
Los resultados son controversiales. Aguilar Sánchez(6) publicó que las pacientes intervenidas con anestesia epidural torácica, tres (3,2 %) calificaron la analgesia como regular (alivio satisfactorio del dolor) y dos de ellas sintieron molestias en el dermatoma T2. Resultados semejantes fueron encontrados porSundarathiti y otros,(43) Manion y Brennan.(47)
En las mujeres operadas de mama bajo anestesia peridural torácica del grupo de Belzarena(45) al evaluar el dolor posoperatorio ninguna paciente presentó dolor en la sala de recuperación, a las 6 h 17 enfermas seguían sin dolor y solo 3 refirieron dolor moderado, a las 12 h 18 no presentaron dolor y solo 2 exhibieron dolor moderado y a las 24 h, el dolor estaba ausente en los 20 casos de este grupo, resultados que se asemejan a los de este estudio.
Singh y otros(46) evaluaron la intensidad del dolor posmastectomía radical en las pacientes intervenidas con anestesia epidural torácica. Los valores medios de EVA en las primeras 24 h se mantuvieron por debajo de tres puntos y el tiempo medio para la primera administración extra de anestésico local fue de 8,53 h, resultados que concuerdan con los de esta serie.
La seguridad de los pacientes es una preocupación siempre presente en todos los procedimientos anestésicos realizados.(48,49) Esto, unido a la negativa de algunos pacientes frente a la propuesta de anestesia general,(49) hace pensar en un procedimiento seguro para ofrecer en sustitución a esta técnica.
Las complicaciones asociadas a la peridural torácica continua publicadas por Sánchez(6) fueron vómitos, hipotensión ortostática, prurito, náuseas dolor severo y la inflamación en el sitio de la punción y dolor radicular. Resultados semejantes fueron hallazgos de Sperhacke y otros,(28) Maxwell y Gabriel,(29) Bolin y otros,(32) Block y otros,(42) Shah y otros,(48) y Sargal y Wason.(49)
La satisfacción de las pacientes con el proceder anestésico fue evaluada por Soni y otros(37) en un rango entre 0 y 100 puntos, las pacientes intervenidas bajo anestesia peridural torácica exhibieron una puntuación media de 85,83 ± 12,72, lo que representa un alto grado de satisfacción y en la mayoría de los casos concuerda con los resultados de esta investigación. Los resultados de Sundarathiti y otros,(43) Lahiry y otros,(44) Belzarena,(45) y Shah y otros(48) mostraron satisfacción por parte de las pacientes con la técnica epidural torácica, dado fundamentalmente por el alivio del dolor posoperatorio que la esta produce. Estos resultados fueron superiores a los hallados en esta serie.
Se concluye que el comportamiento y los resultados de la aplicación de la anestesia peridural continua mediante bomba de infusión elastomérica, en pacientes intervenidas de mamoplastia de aumento, fue estable y segura. No existieron diferencias significativas entre la técnica anestésica y las variables sociodemográficas. Existieron diferencias significativas en el comportamiento de las variables hemodinámicas intraoperatorias en la muestra estudiada. La intensidad de dolor tuvo una puntuación media según la escala verbal numérica leve desde la llegada a la sala de recuperación anestésica hasta el alta. Las complicaciones inmediatas y mediatas fueron escasas y no complejas. Más de las tres cuartas partes de las pacientes evaluaron la efectividad de la técnica anestésica para este tipo de procedimiento quirúrgico según grado de satisfacción como buena.
REFERENCIAS BIBLIOGRÁFICAS
1. Ulrico T. Plastia mamaria de reducción. Principios básicos. Técnica personal. En: Coiffman F. Procedimiento quirúrgico plástica y estética. 2da. ed. Barcelona: Salvat; 1994. pp. 3350-1.
2. Medina H, Londoño A, Quintero IF. Anestesia combinada epidural-general ligera: una alternativa en procedimiento quirúrgico plástica. Rev Col Anest. 2009;37(3):225-34.
3. Altermatt FR. Dosis máximas de anestésicos locales. Rev Chil Anestesia. 2007;36:71-6.
4. Elizondo Tijerina VN, Blanco Dávila F, Elizondo Sáenz RA, García Guerrero CJ. Implantes mamarios subfasciales. Medicina Universitaria. 2008;10(38):5-9.
5. Barbosa FT, Correia MC, Cunha RM, Cavalcanti IL. Thoracic epidural anesthesia for mammoplasty in myasthenia gravis patient: case report. Rev Bras Anestesiol. 2005;55(3):354-60.
6. Aguilar Sánchez JL. Anestesia Epidural Torácica. Anestesia R. 2011 [citado 15/10/2016] Disponible en: http://anestesiar.org/2011/anestesia-epidural-toracica/
7. Moreno GI, Rivera PM. Mastopexia y prótesis. Revisión a los 5 años. Cir Plást Iberolatinoam. 2010;32(2):107.
8. Medard V, Balaguer T, Chignon B, Lebreton E. Double breast contour in primary aesthetic breast augmentation. Annals of Plastic Surgery. 2010;64(4):390.
9. Amorrortu J, González de Vicente R, Gallo S, Folch J, González R. Doctor, tengo un bulto en la axila. Adenomegalia siliconomatosa postmamoplastia de aumento. A propósito de 8 casos. Cir Plást Iberolatinoam. 2010;36(2):115.
10. Vázquez G, Audoin F, Pellón A. Los microtraumatismos como etiología de seromas tardíos en la mamoplastia de aumento. Cir Plást Iberolatinoam. 2011;37(3):215.
11. Espinoza UAM, Brunet LL. Analgesia peridural torácica para cirugía torácica y abdominal mayor. Rev Chil Anest. 2011;40:272-82.
12. Gonzalo V, Rivero M. Historia de la raquianestesia y de la anestesia epidural en España. Arch Esp Urol. 2007;60(8):973-8.
13. Sainz H, Aldrete JA, Vilaplana C. La anestesia epidural continua por vía lumbar: antecedentes y descubrimiento. Universidad de Alabama, Birmingham, EE. UU. 2005;1:1-18.
14. Brown A, Christo P, Wu C. Strategies for postoperative painmanagement. Best Practice & Research. 2004;4:704-17.
15. Moraca RJ, Sheldon DG, Thirlby RC. The role of epidural anesthesia and analgesia in surgical practice. Ann Surg. 2003;238(5):663-73.
16. Atanassoff P. Bloqueos perineurales continuos para analgesia posoperatoria en régimen ambulatorio. Rev Esp Anest Reanim. 2006;53(1):205-07.
17. De Santics B, Arrias I. Bombas elastoméricas en el tratamiento del dolor posoperatorio. Ann Sagrd Cor. 2009;16(1):56-8.
18. Rustarazo Pérez M, Rodríguez Rodríguez E, Planas Roca A. Bloqueo epidural torácico. Rev Multimed. 2016 [citado 16/06/2016];17(2). Disponible en: http://www.revmultimed.sld.cu/index.php/mtm/article/view/293/391
19. Espinoza UAM, Brunet LL. Analgesia peridural torácica para cirugía torácica y abdominal mayor. Rev Chil Anest. 2011;40:272-82.
20. Toro M. Anestesia regional para cirugía de mama. Prezi. 2015 [citado 15/08/2016]. Disponible en: https://prezi.com/wnxi0oqsackp/anestesia-regional-para-cirugia-de-mama/
21. Cortiñas Sáenz M, Mallol Goytre P, Martínez Guisado A, Pardo Martínez A. ¿Pueden las diferentes técnicas anestésicas empleadas en cirugía oncológica de mama disminuir el riesgo de recidiva tumoral? Progresos de Obstretricia y Ginecología. 2011;54(2):121-34.
22. Sobral de Campos R, Valente J. Bloqueo combinado subaracnoideo-epidural en traumatología. En: Aliaga L. Anestesia Regional hoy. 3ª Ed. Barcelona: Publicaciones Permanyer; 2011. p. 185-9.
23. Socorro Faria S, Santiago Gómez R. Aplicación clínica del bloqueo anestésico paravertebral torácico en operaciones de mama. Brazilian J Anesth. 2015;65(2):147-54.
24. Waurick R, Van Aken HK. Update in thoracic epidural analgesia. Best Pract Res Clin Anaesthesiol. 2005;19:201-13.
25. Ochoa Pell JA. Anestesia y aumento de seno. [citado 05/10/2016] 2011. Disponible en: https://www.estheticon.es/foro/cirurgia-aumento-de-seno/anestesia-y-aumento-de-seno-i70387
26. Parets Correa N, González Calcines Y. Anestesia espinal alta para mastoplastia reductora. Experiencia de tres años. Medisur. 2012 [citado 31/10/2016];10(2) Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1727-897X2012000200005&lng=es&nrm=iso&tlng=es
27. Colque A, Eisemann ML. Breast augmentation and augmentation-mastopexywith local anesthesia and intravenous sedation. Aesthetic Surgery Journal. 2012;32:303.
28. Sperhacke D, Geier KO, Correia Eschiletti JC. Peridural torácica alta associadaounão à peridural torácica baixaem pacientes ambulatoriais: implicações clínicas. Rev Bras Anestesiol. 2004;54(4):479-90.
29. Maxwell GP, Gabriel A. Breast augmentation. In: Neligan PC, ed. Plastic Surgery. 3rd ed. Philadelphia, PA: Elsevier; 2013. chap 2. pp. 158-73.
30. Barash P, Cullen B, Stoelting R. Anestesia epidural y raquídea. En: Harry F, Bacon D, editores. Manual de anestesia clínica. Mexico: McGraw-Hill; 2014. pp. 371-5.
31. Hidalgo DA, Spector JA. Breast augmentation. Plast Reconstr Surg. 2014;133:467-83.
32. Bolin ED, Harvey NR, Wilson SH. Regional anesthesia for breast surgery: techniques and benefits. Curr Anesthesiol Rep. 2015;5(2):217-24.
33. Hofmeyr G, Cyna A, Middelton P. Prophylactic intravenous preloading for regional analgesia in labour. Cochrane Database Syst Rev. 2014;18(4):CD 000175.
34. Berends N, Teunkens A, Vandermeesch E, Van de Velde M. A randomized trial comparing low dose combined spinal epidural anaesthesia for cesarean section in severe preeclampsia. Acta Anesthesiol Belg. 2015;56(2):155-62.
35. Gupta P, Dua C, Verma U, Saxena K, Chakraborty I. Sequential combined spinal epidural versus epidural anaesthesia in orthopaedic and gynaecological surgery: a comparative evaluation. Indian J Anaesth. 2013;46(6):453-6.
36. Álvarez Corredor FA. Continuous thoracic epidural anesthesia for mammoplasty reduction. J AnesthClin Res. 2016;7(7):93-105.
37. Soni S, Soni A, Bapugol M, Mohammed S, Karnawat R, Tulsiani KL. Comparision of thoracic epidural block vs paravertebral block in patients undergoing breast surgery. Indian Journal of Clinical Anaesthesia. 2015;2(1):48-56.
38. Abusabaa MA, Hamada MH, Abo El Enin MA, Kamal SM. Epidural dexmedetomidine, tramadol, or neostigmine for postoperative pain after major breast surgeries. Ain-Shams J Anesth. 2015;08:370-6.
39. Gultekin G, Bulent K, Serife NM. A comparison of epidural and paravertebral catheterization techniques in post-thoracotomy pain management. European J Cardiothoracic Surgery. 2010;37(2):467-472.
40. Werawatganon T, Charuluxanun S. Patient controlled intravenousopioid analgesia versus continuous epidural analgesiafor pain after intra-abdominal surgery. Cochrane Database Syst Rev. 2005; CD004088.
41. Bong CL, Samuel M, Ng JM, Ip-Yam C. Effects of preemptiveepidural analgesia on post-thoracotomy pain. J Cardiothorac Vasc Anesth. 2005;19:786-93.
42. Block BM, Liu SS, Rowlingson AJ, Cowan AR, Cowan JA Jr, Wu CL. Efficacy of postoperative epidural analgesia: A meta-analysis. JAMA. 2003;290:2455-63.
43. Sundarathiti P, Pasutharnchat K, Kongdan Y, Suranutkarin P. Thoracic epidural anesthesia (TEA) with 0.2 % ropivacaine in combination with ipsilateral brachial plexus Block (BPB) for modified radical mastectomy (MRM). J Med Assoc Thai. 2005;88(4):513-20.
44. Lahiry S, Sharma DN, Mund M, Dhaarini R, Deshmukh H. Thoracic epidural versus general anesthesia for MRM surgeries. IJMDS. 2016;5(2):1125-31.
45. Belzarena SD. Estudio comparativo entre anestesia peridural torácica e anestesia general em mastectomía oncológica. Rev Bras Anestesiol. 2008;58(6):561-8.
46. Singh Garcha H, Walia C, Aujla KS, Gupta R. A study to compare intravenous fentanyl with epidural bupivacaine-fentanyl combination for postoperative analgesia in patients undergoing modified radical mastectomy. IJSR. 2016;5(2):465-7.
47. Manion SC, Brennan TJ. Thoracic epidural analgesia and acute painmanagement. Anesthesiology. 2011;115(1):181-8.
48. Shah S, Shah B, Deb C. Study of breast surgery under thoracic epidural analgesia. Sch J App Med Sci. 2016;4(6F):2244-7.
49 Saigal D, Wason R. Paramedian epidural with midline spinal in the same intervertebral space: an alternative technique for combined spinal and epidural anaesthesia. Indian J Anaesth. 2013;57:364-70.
Conflicto de intereses
Los autores declaran que no existe conflicto de intereses.