
Rev Cubana de Anestesiología y Reanimación. 2014;13(3)
CASOS CLÍNICO
Conducta anestésica para el tratamiento intraparto de la gastrosquisis
Anesthetic management in the intrapartum treatment of gastroschisis
MSc. Dr. David Cuesta Peraza, MSc. Dr. Emilio Garcia Verdesia, MSc. Dra. Betsy Norma González González, Dr C. Dr. Rafael Trinchet Soler, Dr C. Dra.Yanet Hidalgo Marrero
Hospital General Docente Provincial“ “Vladimir Ilich Lenin”. Holguín. Cuba.
RESUMEN
Introducción: en 1997 se ideó el procedimiento tratamiento intraparto fuera del útero que consiste en mantener la circulación feto-placentaria durante la cesárea para realizar intervenciones a los recién nacidos. La gastrosquisis, es un defecto congénito de cierre de la pared abdominal. Este trastorno del recién nacido cuya madre de 15 años de edad fue intervenida quirúrgicamente, lo que resultó un reto para los anestesiólogos. Objetivo: presentar la evolución anestesiológica de una paciente que en el curso de una cesárea se trató el feto por una gastrosquisis en el mismo acto anestésico-quirúrgico. Caso clínico: paciente de 15 años a la cual se le planificó en el momento de su cesárea hacer la intervención de la malformación del bebe mediante circulación placentaria para lo cual se le aplicó anestesia general orotraqueal sin uso de tocolíticos y donde se pudo hacer el procedimiento según lo planificado. Se considera que se logra el éxito del tratamiento intraparto de una gastrosquisis mediante seguimiento de un protocolo de tratamiento al contar con un equipo multidisciplinario, en el cual se aprovecha el flujo placentario en un parto por cesárea antes del término del embarazo. Esta técnica se realizó por primera vez en Cuba. Conclusiones: el establecimiento de una estrategia que tuviera en cuenta las características particulares y debatirla con antelación fueron claves para el resultado.
Palabras clave: gastrosquisis, intraparto, anestesia general.
ABSTRACT
Introduction: the procedure ex-utero intrapartum treatment was created in 1997. It consists in maintaining fetal-placental circulation during the cesarean section to perform surgical interventions on the newborn. Gastroschisis is a congenital defect expressed as closure of the abdominal wall. This disorder was present in a newborn whose 15-year-old mother was surgically intervened, which was a challenge for anesthesiologists. Objective: present the anesthesiological evolution of a patient whose fetus was treated for gastroschisis during the same anesthetic-surgical act as the cesarean section. Clinical case: a case is presented of a 15-year-old patient for whom an intervention for a malformation in her baby was made to coincide with her cesarean section. The operation was based on placental circulation, for which general orotracheal anesthesia was administered without using tocolytics. The procedure was performed as planned. It is considered that success in the intrapartum treatment of gastroschisis is achieved by following a treatment protocol and working with an interdisciplinary team. In the procedure, use is made of the placental flow during a cesarean section before the end of pregnancy. This technique was first performed in Cuba. Conclusions: establishment of a strategy bearing in mind the specific characteristics of the case, as well as prior discussion of the procedure, were both crucial to the result obtained.
Keywords: gastroschisis, intrapartum, general anesthesia.
INTRODUCCIÓN
Los avances en el diagnóstico prenatal permitieron detectar una serie de malformaciones congénitas con un gran impacto en su prevención y además poder solucionarlas en el período post natal inmediato.
En 1997 se creó el procedimiento EXIT (exutero Intrapartum therapy), inicialmente para permitir el nacimiento de los fetos en que se realizó cirugía con balón intratraqueal para la hernia diafragmática, pero luego el EXIT se utilizó con ventaja para los casos de obstrucción congénita de la vía aérea. 1
El procedimiento EXIT consiste en mantener la circulación feto-placentaria durante la cesárea hasta que las vías aéreas del feto estén aseguradas. Es un procedimiento utilizado para las situaciones en que el feto, al final del embarazo, presenta una obstrucción de las vías aéreas. La técnica anestésica para ese procedimiento debe ofrecer: anestesia materna, una relajación uterina adecuada, la anestesia y la inmovilidad del recién nacido (RN) durante su manipulación. 2
Se ha descrito también un procedimiento innovador, que reduce las vísceras herniadas y corrige el defecto, durante el parto, previo a la sección del cordón umbilical, similar al método EXIT. (3) Este método también llamado operaciones fetales intraparto con soporte placentario, siglas en inglés (OOPS). Actualmente este procedimiento se ha expandido y sus indicaciones son fetos con obstrucción de la vía aérea superior en que se anticipa una dificultad para obtener una vía aérea fácil, fetos con masas mediastínicas o torácicas grandes que requieren de su resección para asegurar la ventilación; situaciones en las cuales es necesario una intervención inmediata, ya que existe un riesgo elevado en transportar al neonato a un pabellón quirúrgico. El procedimiento de EXIT, en general, dura aproximadamente 60 minutos, pero están descritas hasta de 2,5 horas. 1,4
El SIMILEXIT, como su nombre lo indica, es un procedimiento similar al EXIT pero de corta duración, solo el tiempo que normalmente se mantiene latiendo el cordón umbilical y se ha empleado en el tratamiento de las gastrosquisis. Otro procedimiento utilizado en esta afección es el tratamiento en las primeras tres horas después de un parto provocado pretérmino sin soporte placentario. 5
La gastrosquisis es un defecto congénito de cierre de la pared abdominal, en general, justo a la derecha de la inserción normal del cordón umbilical en la pared del abdomen. La incidencia tiene variabilidad regional y se sitúa entre 0,4 y 3 por 10.000 nacimientos.6 Según avalan estudios de prevalencia y de salud medioambiental, la edad materna temprana, junto con el empleo de sustancias tóxicas aditivas, las deficiencias nutricionales y el bajo nivel socioeconómico, son factores de riesgo. 6, 7
Investigadores del Centro Regional de Cirugía Neonatal desarrollaron un protocolo donde unen las ventajas del SIMILEXIT con las del tratamiento en las primeras horas del nacimiento pretérmino por cesárea y fue sometido a criterio de expertos por la dirección del Departamento Materno Infantil de Cuba. [(Habana 2013). Comunicación personal del Profesor Dr C Dr Rafael Trinchet Soler].
Se puede suministrar analgesia, anestesia e inmovilidad fetal de varias maneras, las más utilizadas son aplicación de agentes a la madre y aprovechamiento de su alto paso transplacentario (agentes inhalados, opioides tipo remifentanil); por aplicación intramuscular o intravenosa directamente al feto o a su cordón umbilical (relajantes neuromusculares, opioides tipo fentanyl) y, en algunas ocasiones, administración de anestésicos intraamnióticos. 8
Ante la evidencia (mediante el ultrasonido prenatal) de lograr la reducción de las asas intestinales en solo pocos minutos, la anestesia espinal es la indicada. 5
En conclusión la EXIT/OOPS no es más que convertir una situación potencial de crisis en un escenario planeado. 8
Constituye el objetivo de este artículo presentar la evolución anestesiológica de una paciente que en el curso de una cesárea se trató el feto por una gastrosquisis en el mismo acto anestésico-quirúrgico.
CASO CLÍNICO
Paciente de 15 años de edad procedente de Santiago de Cuba remitida al Centro Regional de Holguín, donde se realiza la cirugía neonatal compleja de las provincias orientales, ante el diagnóstico de una gastrosquisis. La problemática a enfrentar por parte de los anestesiólogos es tratar a una niña (15 años de edad) que embarazada presentaba a su futura niña con una gastrosquisis con todo el intestino y el estómago herniado lo que presupone un tiempo de reducción mayor de los 10 minutos al nacer.
Al tratarse de una paciente pediátrica se consideró la poca colaboración para una anestesia espinal por lo que unido a la realidad anatómica de la malformación se decide optar por la anestesia general manteniendo la circulación útero placentaria y utilizando las drogas administradas a la madre que al pasar al feto mantendrían una sedación-relajación necesaria para realizar el proceder al RN.
Era objetivo además lograr una extracción del feto por cesárea sin esfuerzos y el mantenimiento de la circulación placentaria, evitando el desprendimiento inmediato de la placenta, lo que constituía un reto adicional.
Se decidió poner a la madre en posición supina, inclinada parcialmente a la izquierda, para optimizar el retorno venoso y maximizar el flujo sanguíneo útero- placentario luego se hidrató con 700 ml de solución salina (SS). Se aplicó anestesia general orotraqueal (GOT) con una medicación preanestésica enérgica; pero inyectándola de forma lenta para evitar la hipotensión brusca que podrían dañar el preciado riego placentario, pero buscando además una analgesia efectiva sin depresión cardiovascular del feto, esto se realizó con diclofenaco 75mg como analgesia preventiva, además con midazolam 0.05mg/Kg, fentanyl 2 mcg/kg y atropina 0.02 mg/kg, conociendo el paso por la barrera placentaria de estos medicamentos y su posible acción en el feto.
Se indujo con thiopental 300 mg, se relajó con vecuronio 0.1 mg/Kg se ventiló con una fracción inspiratoria de oxigeno de 0.5, se comenzó la histerotomía a los 13 min, luego de la incisión se completó la dosis de 5mcg/kg de fentanyl. Diez minutos después de la salida del RN y pinzamiento del cordón se pusieron 5 unidades de oxitocina en bolo diluidas en 20cc de SS y 15U en 500cc de SS a 30gotas por minutos. Se revirtió la relajación muscular y se extubó antes de salir del quirófano recuperando su nivel de conciencia. Los resultados fueron los esperados para el proceder que se requería realizar.
Se monitorizó a la madre con Doctus VII reflejando DII continuo, SpO2, CO2 expirado y la diuresis, sin modificaciones que llevaran a indicar ninguna depresión ni superficialidad anestésica. Al recién nacido se monitorizó la SpO2 desde que nació con monitor portátil Plymouth Onyx II (Figura 1) y el pulso del cordón.

Se empezó procedimiento de reducción de las asas y cierre de la pared del neonato y a los 10 min fue necesario su traslado a cuna térmica, después la SpO2 decayó en el último min que llevó a sugerir su control ventilatorio por la anestesióloga pediatra y la neonatóloga, se canalizó una vena periférica y en unos 10 minutos más se constató movilidad en los miembros y niveles de recuperación adecuados, a pesar de esto pasó a la sala de neonatología donde se siguió por 24 horas con extubación en 35 min.
DISCUSIÓN
Se trata del primer caso publicado en la literatura cubana donde se haya establecido un protocolo de atención integral de la gastrosquisis y el mismo une los mejores resultados expuestos por diferentes protocolos. 3,5
Este protocolo se basa en una condición fundamental que es el diagnóstico prenatal con la planificación de acciones específicas realizadas por un equipo multidisciplinario que previamente estudió, analizó y discutió el caso.
Las bases teóricas que sustentan el protocolo son:
Diagnóstico prenatal exacto.
Seguimiento perinatológico con ultrasonografías seriadas.
Realización de la cesárea a las 37 semanas o ante una dilatación de las asas intestinales superior a los 18 milímetros.
Aprovechamiento al máximo posible del tiempo de la circulación
Placentaria y culminación del procedimiento inmediatamente después.
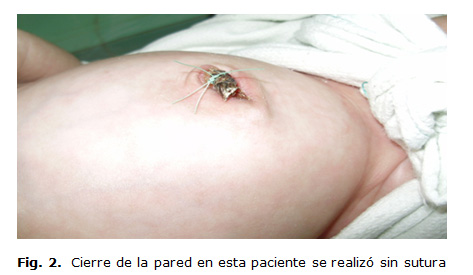
Cierre de la pared sin suturas.
Se decidió no usar halogenados pues se conoce producirían atonía uterina eficaz para este proceder, no usar tocolíticos puros como el sulfato de magnesio ya que prolongaría la relajación muscular de la madre, así como su recuperación. Todo esto mantendría con mayor calidad la circulación útero placentaria que se quería sostener, pero se consideró que al dar una anestesia adecuada con la profundidad requerida se enlentece el período de expulsión placentario prolongando su desprendimiento; llevando el pulso del cordón y la SpO2 del niño desde que nació como se hizo y de esta forma controlando el mantenimiento de la circulación.
En la bibliografía revisada, se mencionan métodos más sofisticados como el ultrasonido doopler del cordón, entre otros, todos con el objetivo de asegurar la mejor calidad de vida del producto que nace. 8, 10, 11
Se hizo necesario tener todo preparado para apoyar la analgesia y la relajación fetal pero por la brevedad del caso y la estabilidad del RN no fue necesario. El fentanyl a pesar de pasar la barrera placentaria con facilidad no produce efectos grandes en el feto a no ser que sean dosis mayores de 1mcg/Kg, al usar dosis de 2mcg/kg se logró buena tranquilidad del área quirúrgica fetal al nacer.
El flujo sanguíneoútero-placentario representa el 10 % del gasto cardíaco (GC) y de este un 80 % es para la placenta; existen tres factores que disminuyen el flujo útero placentario: la vasoconstricción uterina, la hipotensión sistémica y las contracciones uterinas. La anestesia regional espinal que es la que con más frecuencia se usa en el servicio se pensó como una técnica mencionada por muchos autores, incluso la combinación espinal peridural más drogas analgésicas endovenosas, 5, 10, 12, 13 esta sería la de elección porque en realidad es menos nociva y arriesgada para la madre, se evitarían todos los inconvenientes de recibir un bebé con dosis de anestésicos y relajantes en su interior, más en un pretérmino donde la inmadurez puede propiciar un metabolismo más lento sobre todo de las drogas de biotransformación hepática como las que íbamos a utilizar.
Al final no se usó la anestesia espinal por la nula cooperación de la niña (madre) para la anestesia espinal y porque la magnitud de la masa herniada obligaría a ser agresivos con el RN canalizándole vías venosas o a través del cordón para apoyar la relajación y analgesia, objetivos en este tipo de intervención como mencionan algunos autores. 2, 4, 12
Javier Svetliza y su equipo, 5 experimentaron el SIMILEXIT en cuatro pacientes neonatos con defecto de la pared y sus resultados con anestesia espinal fueron buenos, luego aplicaban anestesia local con bupivacaína para el cerrado definitivo del defecto evitando riesgos de depresión respiratorio o cardiovascular del feto.
Fernández Ibieta y colaboradores,3 plantearon que en este procedimiento resulta imprescindible la relajación farmacológica durante el parto, para evitar contracciones uterinas y desprendimiento de la placenta, y mantener la perfusión del neonato a través del cordón pero que es una indicación dudosa, ya que pone en riesgo a la madre al inhibir las contracciones uterinas posteriores al parto y puede producirse una atonía uterinamortal. 3
El cierre de la pared en esta paciente se realizó sin sutura y tiene su base teórica en la presencia de células potenciales en estado activo que lograría una rápida cicatrización, y la sutura produce un efecto entorpecedor del proceso natural. A los cinco días se retiró el vendaje y la herida estaba totalmente cerrada (Figura 2).
Se concluye que se logró con éxito el tratamiento intraparto de una gastrosquisis utilizando un protocolo de tratamiento y contando con un equipo multidisciplinario, aprovechando el flujo placentario en un parto por cesárea antes del término del embarazo. A los retos anestésicos habituales para este tipo de procedimiento se sumó el hecho de tratarse de una niña de 15 años que presentaba un feto con una gran masa herniada que incluía el estómago. El establecimiento de una estrategia que tuviera en cuenta las características particulares y debatirlas con antelación fueron claves para el resultado.
REFERENCIAS BIBLIOGRÁFICAS
1. Bustos JC, González V, Olguín F, Bustamante R, Hernández A, Razeto L, et al. EXIT (Tex-utero intrapartum therapy en linfangioma cervical fetal). Rev Chil Obstet Ginecol. 2013;78(1):55-59.
2. Correa Helfer D, Clivatti J, MassafuniYamashita A, FernadesMoron A. Anestesia para el Tratamiento Intraparto Extraútero (EXIT) en Fetos con Diagnóstico Prenatal de Malformaciones Cervical y Oral: Relato de Casos. Rev Bras Anestesiol. 2012;62:3:411-423.
3. Fernández Ibieta MJ. Aranda García C, CabrejosPerotti P, Reyes Ríos I, Martínez Castaño JM, Sánchez Morote M, et al. Resultados iniciales de un protocolo de manejo terapéutico de la gastrosquisis. Cir Pediatr. 2013;26:30-36.
4. Fernando Vuletin S. Nuevos desafíos en cirugía fetal. Rev Chil Pediatr. 2013;84(3):254-261.
5. Svetliza, M, Palermo AM. Procedimiento Símil-Exit para el manejo de la gastrosquisis. Rev Iberoamericana de Medicina Fetal y Perinatal. 2007;1(1):7-12.
6. Chircor L, Mehedinti R, Hincu M. Riskfactorsrelatedtoomphalocele and gastroschisis. Rom J Morpho lEmbryol. 2009;50:645-9.
7. Ortega García JA, Martín M, Brea Lamas A, De Paco-Matallana C, Ruiz Jiménez JI, Soldin OP. Integrando la historia clínica ambiental en el consejo prenatal y cuidado de 2 casos de gastrosquisis. Ann Pediatr (Barc). 2010;72:215-9.
8. Vasco Ramírez M. Anestesia para cirugía fetal. Rev Coloma Anestesiol. 2012;40(4):268-72.
9. Fernández GR, González ER, Valdés SR. EXIT (Extrauterine Intrapartum Treatment). Primer caso en Hospital Público Chileno. Rev Otorrinolaringol Cir Cabeza Cuello. 2009;69:45-50.
10. Corrales FA, Sandoval AR, Ricardo Navarro J. El punto ciego de la anestesia obstétrica: monitoría fetal intraquirúrgica. Rev Col Anest. 2011;39(2):231-237.
11. Ferschl M, Ball R, Lee H, Rollins MD. Anesthesia In Uteri Repair of Myelomeningocele. Anesthesiology. 2013;118(5):1211-23.
12. Van de Velde M, De Buck F. Fetal and Maternal Analgesia/Anesthesia for Fetal Procedures. Fetal DiagnTher. 2012;31:201-209.
13. Ngamprasertwong P, A VinksA, Boat A. Update in fetal anesthesiaforthe ex uterointrapartumtreatment(EXIT) procedure. Int Anesthesiol Clin. 2012;50(4):26-40.
Recibido: Marzo 2, 2014.
Aprobado: Abril 17, 2014.
MSc. Dr. David Cuesta Peraza. Especialista de Segundo Grado en Anestesiología y Reanimación. Master en Urgencias médicas en APS. Profesor asistente. Presidente del capítulo en la provincia. Departamento de Anestesiología y Reanimación. Hospital General Docente “Vladimir Ilich Lenin”. Holguín. Email: davo@hvil.hlg.sld.cu.