Revista Cubana de Anestesiología y Reanimación. 2016; 15(2).
ARTÍCULO ORIGINAL
Bloqueo del ganglio estrellado para el tratamiento del Síndrome Doloroso Regional Complejo tipo I en miembros superiores
Stellate ganglion block for the treatment of complex regional pain syndrome type I in the upper limbs
Carlos Rafael Fleitas Salazar
Clínica del Dolor
del Servicio de Anestesiología y Reanimación. Hospital Provincial Docente Saturnino
Lora, Santiago de Cuba. Cuba
RESUMEN
Introducción:
el síndrome doloroso regional complejo tipo 1 de los miembros superiores está
dado por la variedad de condiciones dolorosas de localización regional, posteriores
a una lesión que presentó predominio distal, de síntomas anormales, que exceden
en magnitud y duración el curso clínico esperado por el incidente inicial.
Objetivos:
evaluar la efectividad del bloqueo simpático del ganglio estrellado en el tratamiento
del síndrome doloroso regional complejo tipo 1 de las extremidades superiores.
Método:
se realizó un estudio descriptivo para evaluar la evolución del tratamiento
mediante bloqueos del ganglio estrellado en 229 pacientes afectos de síndrome
doloroso regional complejo tipo I de miembros superiores en la Clínica del Dolor
del Hospital Saturnino Lora de Santiago de Cuba, entre enero de 2004 y diciembre
de 2014, a los cuales se les realizó tratamiento dos veces en la semana. En
cada sesión se les administraron 5 ml de bupivacaína 0,25 %. Se evaluó la intensidad
del dolor mediante la escala de valoración verbal y en cada consulta la escala
de grado de alivio del dolor, así como la de efectos secundarios.
Resultados:
predominó el grupo de edades de 40 a 49 años, el 72,48 % de los pacientes pertenecieron
al sexo femenino. El 58,3 % del total, llegaron a la octava consulta con alivio
total del dolor. Se encontraron mínimos efectos secundarios, que no requirieron
tratamiento ni impidieron continuar el tratamiento. Hubo una respuesta terapéutica
final satisfactoria.
Conclusiones:
el bloqueo del ganglio estrellado demostró utilidad y probada eficacia en el
tratamiento del síndrome doloroso regional complejo tipo 1 de los miembros superiores.
La bupivacaína al 0,25 % (5 ml) fue suficiente para producir bloqueo simpático
de intensidad y duración adecuada.
Palabras clave: bloqueo del ganglio estrellado; síndrome doloroso regional complejo tipo I; distrofia dimpático defleja; atrofia ósea de Sudeck; técnicas intervencionistas.
ABSTRACT
Introduction
: Regional pain syndrome type 1 of the upper extremities is given by the variety
of painful conditions of regional location, after a lesion that presented distal
predominance, of abnormal symptoms, exceeding in magnitude and length the clinical
course expected for the initial incident.
Objectives : To evaluate the effectiveness
of stellate ganglion sympathetic blockade in the treatment of complex regional
pain syndrome type 1 of upper extremities.
Method : A descriptive study was conducted
to assess the progress of treatment by stellate ganglion block in 229 patients
with complex regional pain syndrome type I in upper extremities at the Saturnino
Lora Hospital Pain Clinic of Santiago de Cuba between January 2004 and December
2014, who received treatment twice a week. In each session, they were administered
5 mL of bupivacaine 0.25%. Pain intensity was assessed by the verbal rating
scale and, in each appointment, the pain relief degree scale, as well as that
of side effects were assessed.
Results : Age group 40-49 years predominated,
72.48% of patients belonged to the female sex. 58.3% of the total arrived to
the office with total pain relief. Minimal side effects were found that did
not require any treatment or prevented to continue it. There was a satisfactory
therapeutic final response.
Conclusions : Stellate ganglion block proved
useful in the treatment of complex regional pain syndrome type 1 of the upper
limbs. Bupivacaine 0.25% (5 ml) was sufficient to produce sympathetic block
of appropriate length and intensity.
Keywords : Stellate ganglion block; complex regional pain syndrome type I; reflex sympathetic dystrophy; Sudeck's bone atrophy; interventional techniques.
INTRODUCCIÓN
En el año 1900 el cirujano alemán Paul Sudeck, (1866-1938) publicó un artículo que se convirtió en un clásico de los estudios acerca de la distrofia ósea, una enfermedad que no tardó en denominársele por su nombre, terminología que hoy no se utiliza en la bibliografía especializada, pero que no ha sido erradicada del vocabulario médico diario.1,2
En 1946 Evans le denominó Distrofia Simpático Refleja (DSR). En 1953 Bonica describió sus estadios evolutivos y propuso para su tratamiento la terapia con bloqueos nerviosos. En 1994 la International Association for the Study of Pain formuló el término Síndrome Doloroso Regional Complejo (SDRC), el cual incorporó la DSR como SDRC tipo I y la causalgia como SDRC tipo II.
Se definió el SDRC como la variedad de condiciones dolorosas de localización regional, posterior a una lesión, que presentó predominio distal de síntomas anormales, que exceden en magnitud y duración el curso clínico esperado del incidente inicial, que ocasiona con frecuencia deterioro motor importante, con una progresión variable en el tiempo.1,3
El diagnóstico del SDRC, ha creado varias controversias en general. Se caracteriza por un cuadro clínico donde prima el dolor (hiperalgesia, alodinia), inflamación, cambios vasomotores e impotencia funcional, al final osteoporosis y cambios tróficos de la piel. No obstante, existen varios criterios diagnósticos.3-6
La clasificación se fundamenta en una mejor comprensión de la fisiopatología de estas entidades, en las cuales coexisten factores dependientes de alteraciones de los sistemas nerviosos vegetativo, periférico y central, el sistema endocrino, así como factores psicológicos, ambientales y circunstanciales.7-10
El tratamiento del SDRC, incorpora diversos grupos farmacológicos.11,12 Tiene dos pilares: la fisioterapia activa y el bloqueo de la actividad simpática. Este último, puede ser farmacológico o quirúrgico.1-3,13 La interrupción farmacológica de la actividad simpática se consigue mediante el bloqueo del ganglio implicado, que para el caso de los miembros superiores es a nivel del ganglio estrellado, estelar o cervicotorácico, como se le llama indistintamente.
Se han descrito varias técnicas de abordaje de la cadena simpática cervical. Moore en 1954 describió más de 16 aproximaciones por las vías anterior, lateral y posterior. Smith en 1951 realizó una aproximación anterior a nivel de la séptima vértebra cervical. Lofstrom en 1969 y Carton en 1975 desarrollaron un abordaje anterior paratraqueal a nivel de C6. Se puede realizar intermitentemente o de manera continua a través de un catéter. Se recomienda actualmente la inyección de un volumen de 5 a 10 ml de anestésico local. No existe unanimidad en cuanto a la planificación de su periodicidad.14
Con el presente artículo, se propuso evaluar la efectividad del bloqueo simpático del ganglio estrellado en el tratamiento del SDRC tipo I de las extremidades superiores, así como determinar un régimen de bloqueos realizado con 5 ml de bupivacaína al 0,25 %, y una frecuencia de dos veces a la semana.
MÉTODOS
Se realizó un estudio descriptivo de 229 pacientes afectos de SDRC tipo I de miembros superiores, atendidos en la Clínica del Dolor del Hospital "Saturnino Lora" de Santiago de Cuba, desde enero de 2004 hasta diciembre del 2014. Los pacientes fueron diagnosticados por los especialistas del Servicio de Ortopedia y Traumatología en la consulta del Policlínico de Especialidades de este hospital y remitidos para su tratamiento en la Clínica del Dolor. Se tomaron como criterio de exclusión aquellos individuos que tuvieron alguna contraindicación para la realización de la técnica o al uso de los anestésicos locales, y los que abandonaron el tratamiento. La investigación fue aprobada por el Comité de ética del Centro, y se solicitó al consentimiento informado de los pacientes.
Se realizó el bloqueo del ganglio estrellado por vía anterior, según técnica de Herget modificada por Nolte.14 Para ello, se empleó lidocaína 1 % para el habón cutáneo. El bloqueo se efectuó con un trocar Pencan Luer Loock de BBraun Melsungen calibre 25G, y se administró 5 ml de bupivacaína 0,25 %, con una frecuencia de dos veces a la semana para lo cual se tomaron los martes y los viernes en horario de la mañana. Una vez realizado el tratamiento, los pacientes permanecieron sentados durante al menos una hora en la Sala de Recuperación de la Clínica del Dolor donde fueron atendidos por el personal del Departamento.
Todos los pacientes fueron entrenados para realizar fisioterapia a base se movimientos activos en su hogar.
En la consulta se obtuvo la intensidad del dolor mediante la escala de valoración verbal (EVV) de Keele (1948) modificada por Loan, Morrison y Dundee (1968), que consiste en:
0=
no dolor
1= dolor
ligero
2= dolor
moderado
3= dolor
fuerte
4= dolor
severo
A partir de la segunda consulta, se evolucionaron los pacientes mediante escalas de grado de alivio del dolor, así como se evaluaron los efectos secundarios, para lo cual fueron previamente entrenados los pacientes. Como criterio satisfactorio de alta se tuvo la remisión del dolor, de la sudoración, y del cambio de coloración de la piel; también la disminución de la rigidez y la inflamación. Estas consisten en:
Escala del grado de alivio del dolor:
0= no alivio
1= alivio
ligero
2= alivio
moderado
3= alivio
intenso
4= alivio
total
Escala de efectos secundarios:
Grado 0: ninguno
Grado 1:
ligero, efecto resuelve espontáneamente sin tratamiento
Grado 2:
moderado, es necesario un tratamiento con drogas para su remisión
Grado 3:
severo, es preciso suspender el proceder
RESULTADOS
Del total de pacientes (Tabla 1), predominó el grupo de edades entre 40-49 años para un 28,82 %, seguidos del de 60 y más años para un 27,07 %. Predominó el sexo femenino, con 166 pacientes para un 72,48 % del total, con una proporción femenino/masculino de 2.6/1.
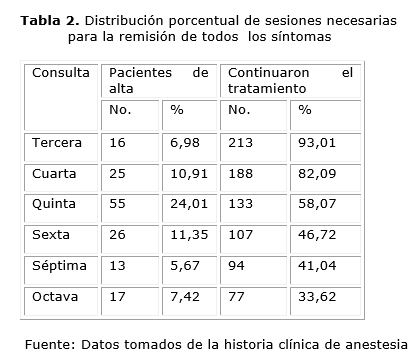
Cuando los pacientes acudieron a la tercera consulta (Tabla 2), un 6,98 % del total fueron dados de alta al cumplirse los criterios establecidos para tal fin. Recibieron el alta un 10,91 % en la cuarta consulta, un 24,01 % en la quinta y 11,35 % en la sexta consulta. Así sucesivamente hasta que en la octava consulta fue dado de alta el 7,42 % de los pacientes, momento a partir del cual se mantuvo en tratamiento el 33,62 % de nuestros pacientes.
En la consulta posterior al bloqueo, dos pacientes para un 0,87 % manifestaron ausencia de dolor, ocho pacientes (3,49 %) dolor de intensidad ligera, 132 pacientes (57,64 %) refirieron dolor de intensidad moderada, mientras que 81 pacientes (35,37 %) aquejaron dolor fuerte y 6 (2,62 %) dolor severo. Todos los pacientes tenían inflamación del tercio distal del miembro superior, en 214 individuos (93,44 %) se constataron cambios vasomotores como sudoración, cambios de coloración y temperatura de la piel, 121 pacientes para el 52,83 % tenían diversos grados de rigidez articular en dicha región, y 62 pacientes (27,07 %) sufrieron cambios tróficos en la región dados por deformación articular, vellos ralos y atrofia de las uñas y de la epidermis.
Cuando se clasificaron los pacientes según su estadio clínico y el número de bloqueos que requirieron para su tratamiento, se observó que de los 181 pacientes que llegaron a la Clínica del Dolor en etapa I de su enfermedad (etapa traumática o precoz), el 50,29 % mejoraron tras cinco sesiones de bloqueos, el 34,25 % precisaron ocho bloqueos, mientras que solo el 15,46 % requirieron más de ocho bloqueos (Tabla 3). De los 30 pacientes recibidos en el estadio II, etapa distrófica o intermedia, sólo el 26,66 % lograron la mejoría de sus síntomas tras cinco bloqueos, en tanto el 43,33 % tuvo que recibir hasta ocho bloqueos y el 30 % más de ocho sesiones de tratamiento. Se recibieron 18 pacientes en estadio III, etapa atrófica o tardía. De estos, ninguno obtuvo mejoría con cinco bloqueos, el 66,66 % requirió hasta ocho bloqueos y el 33,33 % más de ocho bloqueos.
Del total de pacientes, 191 (83,4 %), no sufrieron ningún tipo de complicación, en tanto 38 (16,59 %) sufrieron alguna complicación inherente a los bloqueos durante el tratamiento.
En total se efectuaron 1,546 bloqueos, para una media de 6,78 bloqueos por paciente, una S = 3,56, con un mínimo de 3 y un máximo de 17. En el transcurso del tratamiento, los pacientes presentaron mareos en 0,9 % del total de bloqueos realizados, disartria (0,5 %), se produjo hematoma en el sitio de punción en 0,3 %, manifestaron dolor en el sitio de punción en 0,3 % y en 0,1 %, presentaron lipotimia. Del total de bloqueos realizados en el 3,16 % los pacientes tuvieron complicaciones.
En la intensidad de las complicaciones aparecidas en ésta serie, se apreció que 47 para un 3,04 % del total de bloqueos realizados, correspondieron al grado 1 de la escala de efectos secundarios. El mayor número de efectos secundarios se observó en las tres primeras sesiones de bloqueos nerviosos con 33 pacientes lo cual representó el 4,8 % del total de bloqueos realizados en dichas sesiones.
Al culminar el tratamiento el 82,09 % (188 pacientes) obtuvo un resultado satisfactorio, mientras que el 17,9 % (41 pacientes) no tuvieron un resultado satisfactorio del tratamiento.
DISCUSIÓN
En la casuística estudiada, los grupos de edades comprendidos entre 40 y 49 años, así como el de 60 y más fueron los más afectados. Sin embargo, si bien esto se mantuvo para el sexo femenino no sucedió lo mismo en el masculino, donde las mayores incidencias se vieron en los grupos de 40 a 49 y de 50 a 59 años. Se plantea que la entidad patológica en cuestión, afecta ambos sexos, pero la incidencia es mayor en las mujeres. El banco de datos de la Asociación Americana del SDRC muestra que la edad de comienzo promedio es alrededor de los treinta años, pese a ello existe evidencia que la incidencia de este síndrome a nivel mundial va en aumento en la adolescencia y en adultos jóvenes.3,4,16,17
Rogano et al 16, encontraron un 71 % de pacientes femeninas y la media de edades de su muestra compuesta por 111 pacientes fue de 46 años, con un mínimo de 17 y un máximo de 84 años.
Como se pudo apreciar en los resultados de esta investigación, pese a que se coincide en lo relativo al género con los datos internacionales, en cuanto a las edades de mayor incidencia estuvieron relacionadas con la madurez de la vida, o sea que es frecuente en sujetos con vida laboral activa, así como en la tercera edad, lo cual puede estar condicionado por la frecuencia de caídas en la vida cotidiana en presencia de los cambios degenerativos que el proceso de envejecimiento genera a nivel osteomioarticular.18
Los síntomas y signos presentes en éste estudio coinciden con lo previsto para la realización del diagnóstico según los criterios establecidos para ello.1-4
Por lo general los pacientes son diagnosticados en estadio I. En la casuística de Rogano el al 16, 58 % estaban en etapa I, 40 % con etapa II y 2 % con etapa III. Como se pude evidenciar en ésta muestra, existió la ventaja de una mayor frecuencia de pacientes en la etapa I, lo que implica un mejor pronóstico.11,17 No obstante, la clasificación clínica es un tema polémico en los estudios sobre el SDRC, pero no deja de ser útil a la hora de planificar e individualizar el tratamiento de cada paciente.
El SDRC I se caracteriza en su primera etapa por la aparición de dolor severo en el lugar de la lesión, aumento de la sensibilidad de la piel al tacto y la presión suave (hiperestesia). Llamó la atención en tres pacientes de este estadio que no refirieron dolor ni al interrogatorio ni durante el examen físico.18
La gran desventaja de los estudios que tratan el dolor, en la práctica clínica, radica precisamente en que al estar relacionados con la esfera psicológica del individuo puede ser mediado o modificado por factores psicológicos, sociales, ambientales, culturales y económicos. Cada individuo tiene su propia manera de experimentar el dolor, según el umbral particular y su personalidad pueden minimizar esta experiencia o magnificarla. De ahí que resulta tan complejo y difícil hallar una herramienta en la práctica médica que constituya un rasero universal para medir el dolor humano.15,19
Los diversos autores consultados,1-3,10-19 difieren en cuanto al número de bloqueos que se precisan para alcanzar no solo el alivio de la sintomatología, sino la incorporación a la vida activa de los pacientes con SDRC. En éste estudio, una media de 6,78 bloqueos coincide con lo expresado en la literatura.10-15
La bibliografía revisada, recoge la experiencia de un caso en el cual se obtuvo remisión total de la sintomatología, tras veinte bloqueos del ganglio estrellado realizados en el lapso de dos semanas, con el empleo en cada bloqueo de 10 ml de lidocaína al 2 %.10 Hoy los anestesiólogos son más precavidos en este sentido, algunos autores recomiendan hacer de 3 a 7 bloqueos,1-3 otros prefieren programas de tratamiento a base de 3 a 6 bloqueos,4-5 o una propuesta muy racional para los pacientes con SDRC de menos de 6 meses de evolución practicar sesiones de 1 a 3 bloqueos, 10 y para los enfermos con más de 6 meses de evolución la cifra de 6 bloqueos.1-3
La dilatada controversia acerca del número de bloqueos necesarios para conseguir una remisión lo más adecuada posible de los síntomas y signos más lesivos a la calidad de vida de los pacientes es de cinco bloqueos como término medio, y nunca más de ocho. Se considera a partir de ésta experiencia que una vez resuelto el problema cardinal del dolor al menos hasta un alivio de moderado a intenso pierde ventaja mantener el régimen de tratamiento. Esto es de vital importancia pues, si bien el dolor conspira contra una adecuada calidad de vida, también dificulta e incluso impide la fisioterapia activa, la cual es vital para que el paciente se recupere de la rigidez articular.
Una vez realizado el bloqueo del ganglio estrellado, es común observar en los pacientes un síndrome de Horner transitorio y rápidamente reversible, más la prolongación de los efectos se considera una complicación dado que no solo resulta molesto para los pacientes, sino que los predispone contra el tratamiento. Los autores consultados refieren varias y temidas complicaciones para esta terapéutica, las cuales no estuvieron presentes en éstos resultados.11,12 Las complicaciones referidas tras alguna de las sesiones de bloqueo del ganglio estrellado en ésta muestra, fueron en primer lugar los mareos, le siguió la disartria, el hematoma a nivel del sitio de punción, así como el dolor a este nivel. Un paciente refirió calambre extendido a todo el miembro superior, disfonía, disnea, cefaleas y lipotimia. De igual manera un paciente, presentó un vómito y otro refirió dolor torácico y en el cual se descartó el neumotórax mediante estudio clínico y radiográfico.
En la literatura, no se encontraron informes sobre la presencia de mareos en este tipo de tratamiento; sin embargo, este síntoma si se halló en el presente estudio que pudiera estar relacionado con la vasoplejia propia del bloqueo simpático, así mismo la cefalea. Las parestesias e incluso cierto déficit motor a nivel de la extremidad es la consecuencia de la difusión del anestésico local hacia fibras del plexo braquial y es ocasionado por un error técnico, o tal vez por la infiltración del anestésico local previo a la punción definitiva. El dolor torácico una vez descartado el neumotórax fue atribuido a la lesión con el extremo del trocar de los ramos comunicantes del ganglio que se dirigen hacia los órganos de la cavidad torácica.
Al finalizar el tratamiento se encontró una alta frecuencia de efectividad, aunque un 17,9 % de los pacientes retornó a la consulta del especialista de ortopedia sin haber hallado un alivio definitivo a su enfermedad. En tales casos es útil saber precisar cuándo detener los bloqueos.
Se plantea que una disminución del 50 % del dolor se debe considerar como tratamiento satisfactorio. Rogano et al,16 tuvieron un índice de cura de 85 % para la DSR I y de 34 % en la DSR II. Estas cifras pueden parecer exiguas sobre todo si se comparan con los resultados terapéuticos de otras enfermedades, más en el caso del SDRC es útil recordar que esta no se encuentra completamente estudiada y que es difícil de tratar.3,4
Hay que recordar, que la dificultad para establecer el diagnóstico (se carece de indicadores imaginológicos, ni marcadores séricos precisos) constituye uno de los elementos más importantes a tomar en consideración. Se debe confiar en la pericia del especialista para realizar el diagnóstico. La presencia de dolor constante y desproporcional respecto al evento causal.3,4 Identificar al menos uno de los síntomas descritos en la sensibilidad, cambios vasomotores, edema y cambios tróficos o motores. Pero, el criterio de mayor peso, está dado por la ausencia de otro diagnóstico que explique mejor los síntomas y signos.1,3-5
El dolor, es el síntoma cardinal para establecer el diagnóstico del SDRC, se ha demostrado que el dolor no siempre es generado, mantenido ni perpetuado por el sistema nervioso simpático, si bien por lo común existe una hiperreactividad simpática que produce sustancias que activan los nociceptores y son las causantes que se perpetúe el dolor cuando aparece este, y de que se presenten trastornos vasomotores permanentes.4,11,12
Se concluye que el bloqueo simpático del ganglio estrellado ha demostrado su utilidad y probada eficacia en el tratamiento del SDRC tipo 1 de los miembros superiores. La bupivacaína al 0,25 % en un volumen de 5 ml es un anestésico local suficiente para producir bloqueo simpático de intensidad y duración adecuada.
REFERENCIAS BIBLIOGRÁFICAS
1. Baron Ralph. Síndrome de dolor regional complejo. En: Wall y Melzack. Tratado del dolor. Quinta ed. Mc Mahon S y Koltzgmburg M eds. Madrid. Elsevier España. SA. 2007. Pp. 1037-51.
2. Punt TD, Cooper L, Hey M, Johnson MI. Neglect-like symptoms in complex regional pain syndrome: Learned nonuse by another name? PAIN. 2013;154(2):200-03.
3. Ramos A. Actualización sobre la distrofia simpático refleja o síndrome doloroso regional complejo tipo I. [Internet]. [Citado el 16 agosto de 2015] Disponible en: http://www.efisioterapia.net/articulos/actualizacion-la-distrofia-simpatico-refleja-o-sindrome-doloroso-regional-complejo-tipo-i
4. Birklein F, Schlereth. Complex regional pain syndrome - significant progress in understanding. PAIN. 2015;156(4):S94-S103.
5. Gierthmühlen J, Maier C, Baron R, et al. Sensory signs in complex regional pain syndrome and peripheral nerve injury. PAIN. 2012;153(4):765-74.
6. Meissner A, van der Plas AA, van Dasselaar NT, Deelder AM, van Hilten JJ. H-NMR metabolic profiling of cerebrospinal fluid in patientes with complex regional pain syndrome - related dystonia. PAIN. 2014; 155(1):190-196.
7. Harden RN. Cytokine imbalance/activity as a unifying hypothesis for the pathogenesis and pathophysiology of Complex Regional Pain Syndrome. PAIN. 2011; 152(2):247-248.
8. Sommer C. Anti-autonomic nervous system antibodies in CRPS. PAIN. 2011;152(12):2675-76.
9. Perez R. Osteoprotegerin: Another piece in a complex (regional pain syndrome) puzle. PAIN. 2014;155(5):845-46.
10. Tékus V, Hajna Z, Borbély E, Markovics A, Bagoly T, Szolcsányi J; et al. A CRPS-IgG-transfer-trauma model reproducing inflammatory and positive sensory sign associated with complex regional pain syndrome. PAIN. 2014;155(2):299-08.
11. O'Connel NE, Wand BM, McAuley J, Manston L, Moseley GL. Interventions for treating pain and disability in adults with complex regional pain syndrome. Cochrane Database Syst Rev. 2013; 4:CD009416.
12. Schilder JC, Sigtermans MJ, Schouten AC, Putter H, et al. Pain release is associated with improvement in motor function in complex regional pain syndrome type 1: secondary analysis of a placebo-controlled study on the effects of ketamine. J Pain. 2013; 14:1514-21.
13. Van Rooijen DE, Marinus J, van Hilten JJ. Muscle hyperalgesia is widespread in patients with complex regional pain syndrome. PAIN. 2011;154(12):2745-49.
14. Freir E, Camba MA. Técnicas e indicaciones del bloqueo del ganglio estrellado para el tratamiento del dolor. Rev. Soc. Esp. Dolor. 2002;9:328-37.
15. Suárez Delgado JM. Evaluación del dolor. [Internet]. [Citado el 20 de agosto de 2015] Disponible en: http://www.forcona.org/feea/feea_temas/temas_curso_5/evaluacion_del_dolor.htm
16. Rogano LAC, Lin TY, Teixeira MJ. Distrofia simpático reflexa: aspectos clínicos e terapêuticos e a associaçäo com a síndrome dolorosa miofascial. Arq. bras. neurocir 2001;15(2):63-75.
17. Bruscas Izu C, Beltrán Audera C, Jiménez Zorzo F. Estudio descriptivo y prospectivo de 171 pacientes con distrofia simpático refleja en Aragón (España). Reumatol Clin. 2010; 6(6):285-291.
18. Reinersmann A, Landwehrt J, Krumova EK, Ocklenburg S, Güntürkün O, Maier C. Impaired spatial body representation in complex regional pain syndrome type 1 (CRPS I). PAIN. 2012; 153(11):2174-2181.
19. Birnie KA, McGrath PJ, Chambers CT. When does pain matter? Acknowledging the subjectivity of clinical sugnificance. PAIN. 2012;153(12):2311-2314.
Recibido: 1 de
marzo de 2016
Modificado:
31 de marzo de 2016
Aprobado:
1 de abril de 2016
Carlos Rafael Fleitas Salazar: Hospital Provincial Clínico-Quirúrgico Docente "Saturnino Lora". Santiago de Cuba. Correo electrónico:carlos.rafael@medired.scu.sld.cu,cfleitassalazar@gmail.com